Eutanasi innebär att en persons liv avslutas på grund av en sjukdom eller ett smärttillstånd som orsakar outhärdligt lidande. Det skiljer sig från assisterat självmord, där någon hjälper en person att ta livet av sig, och från mord, där dödandet sker av andra skäl än att lindra patientens lidande. Eutanasi kan vara frivillig — när den döende personen själv begär att få hjälp att dö — eller icke-frivillig — när personen inte kan uttala sin vilja (till exempel i koma). Om någon dödas mot sin vilja kallas det i regel mord.
Skillnaden mellan eutanasi och läkarassisterat självmord
En viktig praktisk skillnad handlar om vem som administrerar den dödliga substansen. Vid eutanasi är det ofta läkaren eller en annan vårdgivare som aktivt ger giftet. Vid läkarassisterat självmord (ofta kallat Physician Assisted Suicide, PAD) görs giftet tillgängligt för patienten och patienten tar själv den dödliga dosen. World Federation of Right to Die Societies definierar läkarassisterat självmord som att "göra dödliga medel tillgängliga för patienten för att användas vid en tidpunkt som patienten själv väljer".
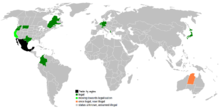
Juridisk status — några exempel
Eutanasi och läkarassisterat självmord är föremål för olika lagar i olika länder. I många länder är båda olagliga, men några länder och regioner tillåter någon form av reglerad dödshjälp. Exempel:
- Nederländerna och Belgien har lagstiftning som tillåter eutanasi under strikta villkor.
- Luxemburg och Spanien har också lagar som tillåter eutanasi under vissa förutsättningar.
- Kanada införde nationellt medicinskt assisterad död (MAiD) 2016.
- I vissa länder, som Colombia, har domstolsavgöranden öppnat för assisterat döende under reglerade former.
- I Australien finns lagar i flera delstater (bland annat Victoria) som tillåter viss form av assisterat döende.
- Flera amerikanska delstater har lagar som tillåter läkarassisterat självmord eller har rättsliga avgöranden som tillåter det — exempelvis Oregon, Washington, Montana samt senare lagstiftning i delstater som Vermont, Kalifornien, Colorado, Hawaii, New Jersey, Maine och New Mexico samt District of Columbia. (I Montana är det tillåtet genom ett rättsavgörande snarare än en särskild lag.)
- Nyzeeländska parlamentet röstade för en lag om val i livets slutskede, och införandet följde en politisk debatt och en bindande folkomröstning i landet.
Reglerna skiljer sig kraftigt: i vissa länder krävs att patienten är obotligt sjuk och lider av ett terminalt tillstånd, medan andra system också kan omfatta svår, outhärdlig psykisk eller kronisk smärta. I Belgien och Nederländerna finns till exempel möjligheter att i särskilda fall omfatta icke-terminala men outhärdliga tillstånd, vilket väcker debatt.
Olika former och klassificeringar
- Frivillig eutanasi: patienten uttrycker ett klart och upprepat önskemål om att få dö.
- Icke-frivillig eutanasi: patienten kan inte uttrycka sin vilja (t.ex. i koma) och någon annan fattar beslutet utifrån tidigare önskemål eller bästa bedömning.
- Ofrivillig eutanasi: död mot patientens vilja — normalt sätt synonymt med mord.
Skyddsåtgärder och praxis där det är tillåtet
Där eutanasi eller läkarassisterat självmord är lagligt finns ofta flera gemensamma skyddsmekanismer för att minska risken för missbruk:
- Krav på ett frivilligt, välinformerat och upprepat önskemål från patienten.
- Medicinsk bedömning att patienten lider av ett allvarligt, obotligt eller outhärdligt tillstånd.
- Bedömning av beslutscompetens (att patienten har förmåga att förstå och fatta beslut).
- Obligatoriska konsultationer med en eller flera oberoende läkare (second opinion).
- Väntetider eller reflektionstider för att säkerställa att beslutet är velat och genomtänkt.
- Alternativinformation om palliativ vård och smärtlindring.
- Anmälnings- och rapporteringsskyldigheter samt granskning av fall för tillsyn och statistik.
Etiska argument och debatt
Debatten om eutanasi och läkarassisterat självmord är intensiv och rymmer flera principer och oro:
- Argument för: autonomi (rätten att bestämma över sin egen död), lindring av outhärdligt lidande, respekt för patientens uppfattning om värdighet, och minskad plåga för både patient och anhöriga.
- Argument emot: hänsyn till livets okränkbarhet, risk för felaktiga diagnoser eller prognoser, våg-eftersläpningseffekter (slippery slope), möjlig påtryckning av sårbara grupper (äldre, fattiga, psykiskt sårbara), samt oro för förtroendet mellan patient och läkare.
- Ytterligare frågor rör rättvisa (tillgång till palliativ vård), läkaretik (möjligheten till samvetsfrihet) och samhällspåverkan (hur lagar tolkas och tillämpas över tid).
Praktiska aspekter och palliativ vård
En central del av diskussionen är att säkra att patienter verkligen har tillgång till god palliativ vård och smärtlindring. Många experter menar att ett fungerande palliativt system minskar efterfrågan på eutanasi och assisterat självmord, eftersom lidandet kan lindras även i svåra fall. Därför innefattar lagar och riktlinjer ofta krav på att patienten ska ha fått information om palliativa alternativ före beslut.
Tillsyn, statistik och forskning
I de länder där dödshjälp är tillåtet finns ofta krav på att alla fall dokumenteras och granskas av en oberoende kommitté. Sådan tillsyn syftar till att följa lagens efterlevnad, upptäcka systematiska problem och ge underlag för forskning. Forskning kring följderna visar blandade resultat och tolkas ofta olika beroende på ideologisk utgångspunkt — därför är fortsatt transparens och oberoende uppföljning viktig.
Avslutande reflektion
Eutanasi och läkarassisterat självmord rör fundamentala frågor om autonomi, lidande och samhälleliga gränser för medicinskt ingripande. Lagstiftning och praxis varierar kraftigt mellan länder och regioner. Debatten är komplex och kräver balanserade regler, tydliga skyddsåtgärder, god tillgång till palliativ vård och noggrann tillsyn för att skydda sårbara grupper samtidigt som individens vilja och värdighet beaktas.