Översikt
COVID-19 är namnet på en infektionssjukdom orsakad av viruset SARS-CoV-2. Sjukdomen upptäcktes i slutet av 2019 och ledde till en global pandemi som förändrade sjukvård, samhälle och ekonomi i många länder. Virusets nära släktskap med andra koronavirus, inklusive det som orsakade SARS, gör att sjukdomen ofta diskuteras i förhållande till tidigare coronavirusutbrott. För mer bakgrund om sjukdomen se information om COVID-19 och om virusets biologiska egenskaper om SARS-CoV-2.
Symtom och kliniska kännetecken
Patienter med COVID-19 kan uppvisa ett brett spektrum av symtom, från inga alls till livshotande sjukdom. Vanliga tecken är feber, torrhosta och trötthet. Många rapporterar förändrad smak- eller luktupplevelse. Andnöd kan uppträda vid svårare förlopp. Mindre vanliga symtom inkluderar halsont, rinnande näsa och nysningar. Vissa får också gastrointestinala besvär. Ett antal personer är asymtomatiska men ändå smittsamma, vilket försvårar kontrollinsatser. Lär mer om typiska symtom: feber, hosta och trötthet.
Smittspridning och inkubation
SARS-CoV-2 sprids huvudsakligen via luftburna droppar och i många situationer också via mindre aerosoler i dåligt ventilerade utrymmen. Direktkontakt och kontaminerade ytor kan bidra, men luftburen överföring är central. Inkubationstiden — tiden från smitta till symtom — är vanligtvis några dagar upp till omkring två veckor. Eftersom vissa smittade saknar symtom eller har mycket lindriga symtom har kontrollåtgärder krävt både testning och smittspårning. För skillnader i laboratoriefynd se uppgifter om blodvärden.
Virusets utveckling och varianter
Under pandemins gång har flera varianter av SARS-CoV-2 uppstått. Vissa fick beteckningen varianter av intresse eller varianter av oro beroende på egenskaper som ökad smittsamhet eller viss förmåga att undvika immunitet. Exempel på välkända varianter har fått vardagsnamn och påverkade både smittspridning och folkhälsoåtgärder. För jämförelse med tidigare koronavirusutbrott och virusets släktskap se SARS-relationen.
Förebyggande och behandling
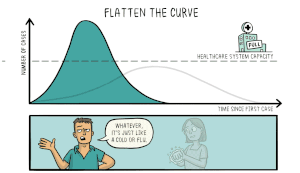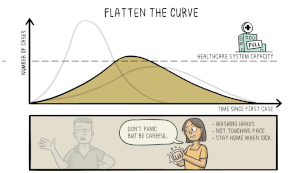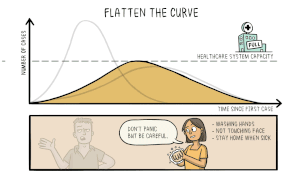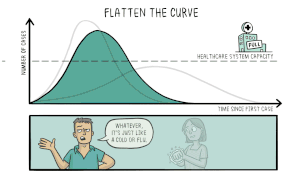
Förebyggande åtgärder inkluderar vaccination, användning av ansiktsmask i trånga miljöer, god handhygien, avstånd och förbättrad ventilation inomhus. Vacciner med olika tekniker (bland annat mRNA och vektorbaserade vacciner) har utvecklats och implementerats globalt för att minska svåra sjukdomsfall. Behandling vid mild sjukdom är i huvudsak symtomatisk, medan allvarliga fall kan behöva sjukhusvård, syrgas och läkemedel som dämpar överdriven inflammation eller riktar sig mot viruset. Offentlig hälsorapportering och evidensbaserade riktlinjer uppdateras kontinuerligt: se pandemins utveckling och rekommendationer.
Historik och samhällspåverkan
COVID-19 ledde till stora inskränkningar i resande, ordnade arbetsskiften, stängda skolor och ökade krav på digitala lösningar. Sjukdomen har orsakat omfattande belastning på sjukvårdssystem och bidragit till ekonomiska svårigheter och förändrade sociala beteenden i många regioner. Nationella utbrott varierade i timing och omfattning; flera länder upplevde stora vågor av infektioner. För information om geografisk spridning i olika faser, se exempelvis översikter av pandemin och regionala rapporter.
Noterbara fakta och fortsatta utmaningar
- Asymptomatisk smittspridning gör pandemikontroll komplicerad.
- Vaccination har varit central för att minska svåra sjukdomsfall och dödlighet.
- Fortlöpande övervakning av varianter och uppföljning av långtidsföljder är viktiga områden för forskning.
- Information och rekommendationer har uppdaterats efterhand; för detaljerade riktlinjer, se officiell information eller nationella hälsomyndigheter.
För närmare detaljer om virusets egenskaper, klinisk hantering och folkhälsoåtgärder finns sammanställningar och vetenskapliga rapporter som regelbundet revideras. Ytterligare källor: virusbeskrivning, historisk jämförelse, feberens roll, hosta och luftvägssymtom, utmattning och återhämtning och laboratoriefynd.