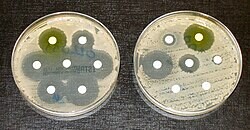
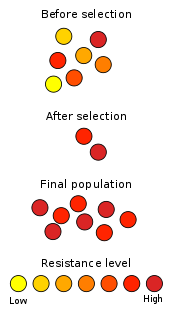
Antibiotika dödar vissa typer av bakterier. Med tiden förändras dessa bakterier och utvecklar en resistens mot antibiotika. Detta kallas antibiotikaresistens och är ett av de allvarligaste problemen för modern kirurgi och medicin. Det är också ett av de bästa exemplen på evolution i praktiken: selektion gynnar de bakterier som överlever behandling och kan föra vidare sina resistensegenskaper.
Antibiotikaresistens sprids mycket snabbt, mycket snabbare än vad mikrobiologerna hade förväntat sig. "Så länge nya läkemedel kommer är resistens inget problem. Men det har inte upptäckts någon ny klass av antibiotika sedan 1980-talet".
Vad innebär antibiotikaresistens?
Antibiotikaresistens innebär att bakterier utvecklar förmåga att överleva behandling med antibiotika som tidigare var effektiva mot dem. Det kan göra vanliga infektioner svårare eller omöjliga att behandla, förlänga sjukdomstid och öka risken för komplikationer och död.
Hur uppstår resistens?
- Mutationer: Spontana genetiska förändringar kan göra en bakterie mindre känslig för ett läkemedel.
- Genöverföring: Resistensgener kan spridas mellan bakterier via plasmider och andra mekanismer (horisontell genöverföring), vilket gör att resistens snabbt kan spridas över arter och miljöer.
- Selektivt tryck: När antibiotika används selekteras de bakterier som bär resistensgener – överanvändning och felaktig användning i sjukvård, tandvård och jordbruk påskyndar processen.
Vanliga mekanismer för resistens
- Produktion av enzymer som bryter ner antibiotika (t.ex. beta-laktamaser).
- Förändrad måltavla i bakterien så läkemedlet inte längre binder effektivt.
- Effluxpumpar som pumpar ut antibiotikan ur bakterien.
- Minskad upptag genom förändrad cellmembranpermeabilitet.
- Biofilmer där bakterier är skyddade och där antibiotika når sämre.
Orsaker till att resistens sprids
- Över- och felanvändning av antibiotika i människovården (t.ex. vid virala infektioner eller fel dosering).
- Användning av antibiotika i djuruppfödning som tillväxtfrämjande medel eller förebyggande behandling.
- Dålig hygien och otillräcklig infektionskontroll på sjukhus och i vårdinstanser.
- Brister i avloppshantering och utsläpp från läkemedelsproduktion som sprider antibiotika och resistensgener i miljön.
- Global resande och handel som underlättar spridning av resistenta stammar.
Konsekvenser
Konsekvenserna är omfattande:
- Svårare och dyrare behandlingar, längre vårdtider och högre dödlighet vid vissa infektioner.
- Risk för att rutiningrepp och operationer blir farligare (t.ex. transplantationer, kejsarsnitt och canceroperationer) eftersom profylaktisk antibiotika kan bli verkningslös.
- Stort ekonomiskt och samhälleligt tryck: ökade kostnader för vård, sjukskrivningar och påverkan på arbetskraft och ekonomi.
- Hot mot folkhälsan globalt – rapporter och studier varnar för att miljoner liv kan påverkas långsiktigt om utvecklingen inte bromsas.
Lösningar och förebyggande åtgärder
Det finns flera strategier för att minska spridningen och effekterna av antibiotikaresistens:
- Rationell förskrivning: Antibiotikastyrning (antibiotic stewardship) i sjukvård för att säkerställa korrekt indikation, dos och behandlingstid.
- Snabb diagnostik: Bättre tester för att snabbt avgöra om en infektion är bakteriell och vilken behandling som passar.
- Infektionskontroll: Ökad hygien, isolering och vaccinationsprogram för att minska spridning.
- Reglering i jordbruk: Begränsad och kontrollerad användning av antibiotika hos djur.
- Utveckling av nya läkemedel: Forskning på nya antibiotika, alternativa behandlingar (t.ex. fagterapi) och adjuvanta terapier. Utveckling av ett nytt antibiotikum tar ofta lång tid (ungefär åtta år eller mer) och är extremt kostsam – kostnaderna kan uppgå till hundratals miljoner till över en miljard dollar för att föra ett läkemedel genom hela processen till godkännande och kommersialisering.
- Ekonomiska incitament: Stimulansprogram och samarbeten mellan offentlig och privat sektor för att göra antibiotikaforskning mer lönsam och hållbar.
- Global samverkan: Internationella överenskommelser för övervakning, delning av data och gemensamma åtgärder.
- Utbildning och information: Öka allmänhetens och vårdpersonalens kunskap om när antibiotika behövs och riskerna med missbruk.
Sammanfattning
Antibiotikaresistens är en naturlig biologisk process som förvärras av mänskliga handlingar. Det är ett komplext.globalt problem som kräver insatser på många nivåer: individuellt ansvar i vård och bland allmänheten, striktare regler i djurhållning, investeringar i forskning och internationellt samarbete. Genom samordnade åtgärder går det att bromsa utvecklingen och bevara antibiotikas effektivitet för framtida generationer.